[의약뉴스] 항PD-1 면역관문억제제 옵디보(성분명 니볼루맙, BMSㆍ오노)가 비소세포폐암 수술 전 보조요법에서 탄탄하게 입지를 굳혀가고 있다.
30일 유럽종양학회 폐암 학술대회(elcc 2023)에서는 비소세포폐암 수술 전 보조요법에서 옵디보와 항암화학 병용요법을 항암화학 단독요법과 비교하고 있는 CheckMate 816 연구의 3년차 분석 결과가 공개됐다.
이 연구는 새로 진단된 절제 가능한 1B~3A기 비소세포폐암 환자로 전신수행능력 평가점수(ECOG PS) 0 또는 1이며 EGFR이나 AK 변이 음성인 환자 358명을 대상으로 진행됐다.
연구에 참여한 환자 중 절반 정도는 아시아인이었으며, 3A기 환자가 3분의 2를 차지했으며, 편평세포암과 비편평세포암이 절반씩을 차지했다.
PD-L1 발현율은 양성(1% 이상)인 환자가 50%, 음성인 환자가 43%, 평가하지 않은 환자가 약 7%로, 양성인 환자 중 절반 가까이가 50% 이상 고발현 환자였다.
환자들은 각각 옵디보+항암화학요법 병용군과 항암화학요법 단독군에 1대 1로 배정, 3주기에 걸쳐 수술 전 보조요법을 시행했으며, 보조요법 후 6주 이내에 수술을 받은 다음 적절한 수술 후 보조요법을 시행했다.
연구의 1차 평가변수는 병리학적 완전 반응률(Pathological Complete Response, pCR)과 무사건 생존율(Event-Free Survival, EFS), 2차 평가변수는 주요 병리학적 반응률(Major Pathological Response, MPR)과 전체생존율(Overall Survival, OS), 사망 또는 원격 전이에 이르기까지의 시간 등으로 구성했다.
1차 평가변수 중 병리학적 완전 반응률에서 통계적 유의성이 확보되면 무사건 생존율을 평가하고, 여기에서도 통계적 유의성이 확보되면 전체생존율을 평가하도록 설계했다.
연구의 첫 번째 분석 결과는 지난 2021년 미국임상종양학회 연례학술회의(ASCO 2021)에서 공개됐다.
첫 번째 분석에서 병리학적 완전 반응률은 옵디보 병용요법군이 24.0%로 항암화학 단독요법군의 2.2%를 압도했다.
이어 지난해 미국암연구학회 연례학술회의(AACR 2022)에서는 무사건생존율과 전체생존율에 대한 분석 결과가 추가로 공개됐다.
최소 추적관찰 기간 21개월, 중앙 추적관찰 기간 29.5개월 시점에 집계한 무사건생존기간 중앙값은 옵디보 병용요법군이 31.6개월, 항암화학 단독요법군은 20.8개월로 옵디보 병용요법군의 사건 발생 또는 사망의 위험이 37% 더 낮았다.(HR=0.63, P=0.0052)
24개월 시점의 무사건생존율은 옵디보 병용요법이 64%, 항암화학 단독요법은 45%로 집계됐다.
전체생존율에 대한 분석에서도 옵디보 병용요법군의 사망 위험이 43% 더 낮은 것으로 집계됐으나(HR=0.57), 양 군 모두 중앙값에 이르지 않아 통계적 유의성은 확보되지 않았다.
1년 시점의 전체 생존율은 양군 모두 90%로 집계됐지만, 2년 시점에서는 옵디보 병용요법군이 83%, 항암화학 단독요법은 71%로 차이가 벌어졌다.
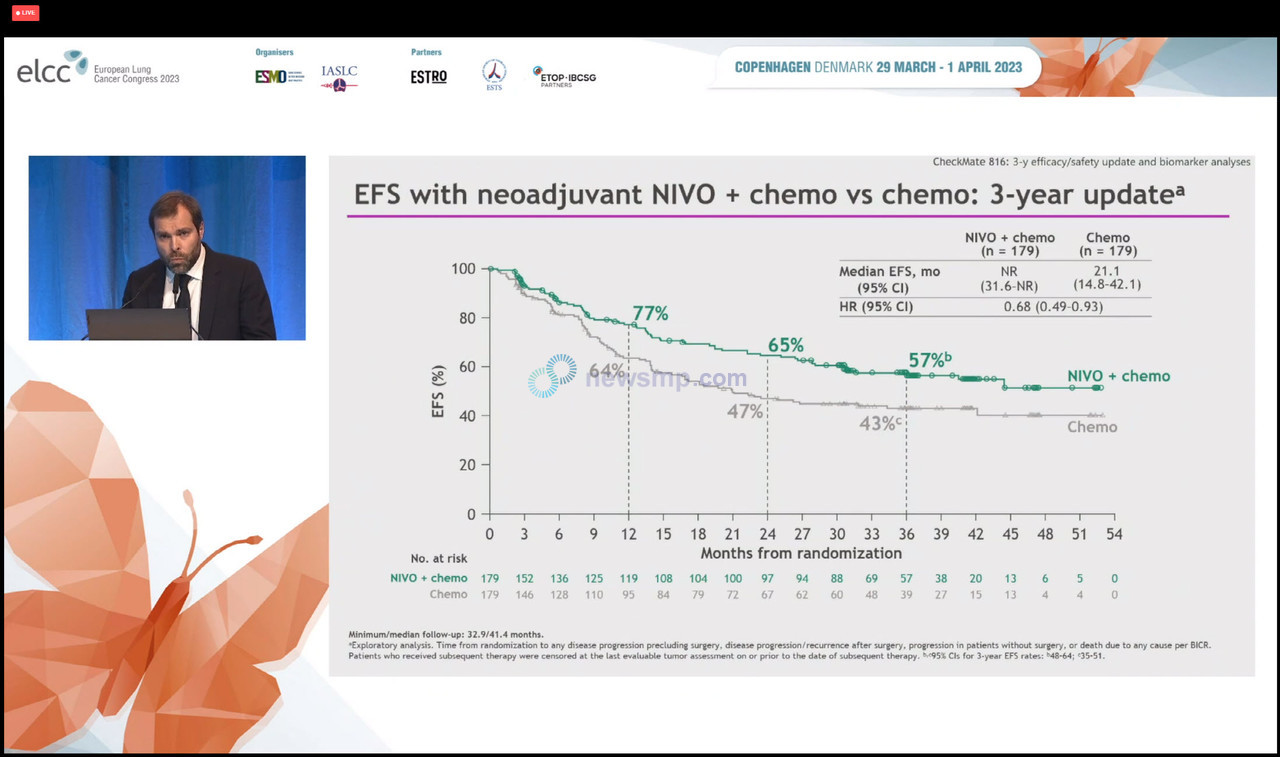
30일 공개된 3년차(최소 추적관찰 32.9개월, 중앙 추적관찰 41.4개월) 분석 역시 같은 흐름이 유지됐다.
다만, 앞서 2년차 분석에서는 옵디보 병용요법군의 무사건생존기간 중앙값이 31.6개월로 보고됐으나, 이번 발표에서는 여전히 중앙값에 이르지 않은 것으로 소개했다.
항암화학요법군의 무사건생존기간 중앙값은 21.1개월로 지난해 보고했던 20.8개월보다 조금 더 높아졌다.
1, 2, 3년차 무사건생존율은 옵디보 병용요법군이 77%, 65%, 57%로 항암화학 단독요법군의 64%, 47%, 43%를 모두 상회했으며, 옵디보 병용요법군의 질병 진행 또는 사망의 위험이 32% 더 낮은 것으로 집계됐다(HR=0.68, 95% CI 0.49-0.93)
지난해 발표했던 1, 2년차 무사건생존율(옵디보 병용요법 76%, 64%, 항암화학 단독요법 63%, 45%)과 비교하면 두 그룹 모두 조금씩 높아졌고, 양군간 차이는 조금 줄어들었다.
무사건생존율에 있어 항암화학 단독요법 대비 옵디보 병용요법의 이득은 최소침습수술이나 개흉술 또는 전환수술, 폐엽절제술, 폐적출술 등 수술법이나 완전절제(R0) 여부에 상관없이 일관된 경향을 보였다.
옵디보 병용요법군은 기저시점에 CD8A, STAT1, LAG3, CD274 등의 4가지 유전자 염증 징후가 높은 경우 무사건생존율이 더 높은 경향을 보였으나(HR=0.65, 95% CI 0.30-1.39), 항암화학 단독요법군은 차이가 없었다.(HR=1.00, 95% CI 0.52-1.92)
원격전이가 발생하기까지의 시간(Time To Distant Metastasis, TTDM) 역시 옵디보 병용요법군은 중앙값에 이르지 않았으나, 항암화학 단독요법군은 34.3개월에 그쳤다.
1, 2, 3년차에 원격전이 없이 생존해 있거나 원격전이에 대한 증거 없이 사망한 환자의 비율은 옵디보 병용요법군이 86%, 77%, 71%, 항암화학 단독요법군은 76%, 58%, 50%로, 옵디보 병용요법군의 원격전이 위험이 45% 더 낮은 것으로 나타났다.(HR=0.55, 95% CI 0.39-0.78)
재발 양상에 따라서는 옵디보 병용요법군에서는 국소재발이 19%, 원격재발이 10%로 보고된 반면, 항암화학 병용요법군은 국소재발과 원격재발 모두 22%로 옵디보 병용요법군을 상회했다.
특히 원격재재발의 비율이 옵디보 병용요법보다 두 배 이상 높았으며, 이 가운데 뇌전이는 옵디보 병용요법이 4%에 그친 반면, 항암화학 단독요법은 13%로 3배 이상 차이를 보였다.
한편, 2년차 분석까지 통계적으로 의미있는 차이가 나타나지 않았던 전체생존율은 3년차 분석에서도 같은 차이를 만들어내지 못했다.
두 그룹 모두 전체생존기간에 중앙값에 이르지 않은 가운데 1, 2, 3년차 전체생존율은 옵디보 병용요법군이 90%, 83%, 78%로, 항암화학 단독요법군의 90%, 70%, 64%과 비교해 시간이 흐를수록 간극이 벌어지는 양상을 보였다.
또한 옵디보 병용요법군의 사망의 위험이 항암화학 단독요법보다 수치적으로는 38% 더 낮았지만(HR=0.62, 95% CI 0.36-1.05, P-0.0124) 사전에 지정한 유효성 범주에는 들어서지 못했다는 설명이다.


